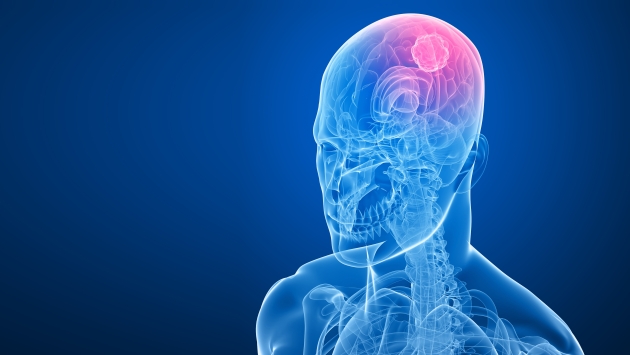
Como pauta orientativa para el manejo clínico y radiológico, la presencia de valores de rCBV 1.8 son considerados diagnósticos de recurrencia, mientras que la aparición de picos elevados de lípidos y lactato (Lip, Lac) son sugestivos de RN (no obstante, este dato es inespecífico, dado que las recurrencias de gliomas también pueden presentar picos crecientes de Cho y aumento de la ratio de Cho / NAA). Es importante resaltar que existe cierto solapamiento entre los valores de rCBV de la recidiva tumoral y RN, observándose escaso consenso en la literatura en cuanto a valores de corte que ayuden a diferenciarlos con seguridad. Recientemente se ha acuñado el término “pseudo-progresión” como imágenes de RM convencionales compatibles con la progresión, que se producen poco después de la radio-quimioterapia concomitante (CRC), como un fenómeno transitorio, con mejoría espontánea o estabilización después de varios meses, principalmente en pacientes adultos y pediátricos con gliomas de alto grado, cuyo nuevo estándar de tratamiento es la radioterapia seguida de quimioterapia adyuvante (Meyzer et al.2010).Įl reciente empleo de técnicas de RMN espectroscópica y de PET han supuesto una considerable ayuda al diagnóstico diferencial de la necrosis y el tumor.Īporta información complementaria en estudios de control y seguimiento. 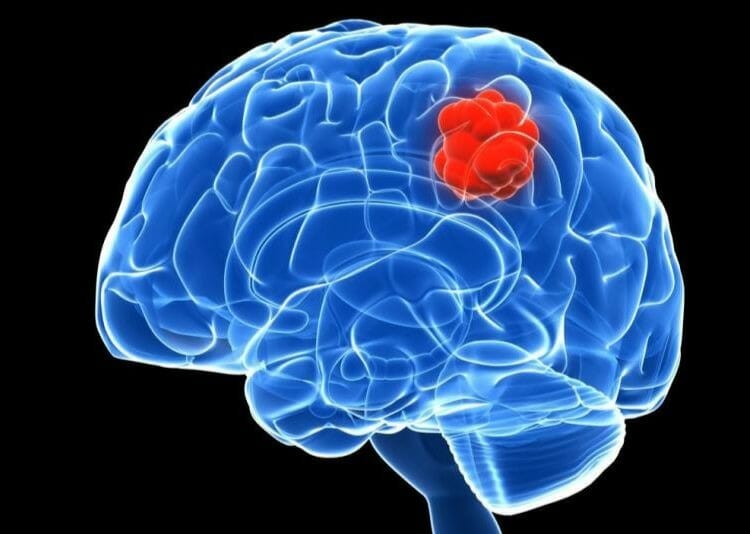
La radionecrosis es un proceso dinámico que en ocasiones se resuelve espontáneamente, permanece estable o progresa, siendo indistinguible clínica y radiologicamente del tumor inicial. Por lo tanto, las estrategias anti-inflamatorias pueden ser utilizadas para modular la radiación inducida por la lesión cerebral. Habitualmente se desarrolla en o cerca de la localización primitiva del tumorĮn su génesis se ha implicado al daño ocasionado en la microcirculación que favorecería la ruptura de la barrera hematoencefálica y el desarrollo de edema que finalmente conduce a la necrosis y respuestas de estrés oxidativo y / o inflamatorios en el cerebro. La incidencia de necrosis radioinducida en el SNC varía entre el 5-24% de los pacientes y se ha relacionado con factores propios del tratamiento como la dosis total, el fraccionamiento o el volumen de irradiación.Įl periodo de latencia es variable, desde meses a años, con una media de 4-5 años. La incidencia es más alta cuando el fraccionamiento es > 300 cGy En niños aunque mejore la supervivencia, puede asociar una discapacidad importante a largo plazo (Duffner 1983).
0 Comments
Leave a Reply. |
 RSS Feed
RSS Feed
